Wann können Apps von den Krankenkassen bezahlt werden?
Viele Krankenkassen bieten ihren Mitgliedern freiwillige Zusatzangebote an aus den Bereichen Gesundheits- und Versicherteninformationen, Unterstützung bei einer gesunden Lebensführung, Prävention, Krankheitsfrüherkennung, Krankheitsbewältigung und Krankenbehandlung. Die Prüfung und Auswahl der entsprechenden Zusatzangebote liegt in der Verantwortung der einzelnen Krankenkassen und kann grundsätzlich alle oben beschriebenen Gesundheits-Apps umfassen.
Der verpflichtende Leistungskatalog der GKV, der allen Versicherten unabhängig von ihrer Zugehörigkeit zu einer bestimmten Krankenkasse offen steht, wird im Sozialgesetzbuch differenziert nach Leistungsarten beschrieben. Der GKV-Spitzenverband hat die Aufgabe, in den Gremien auf Bundesebene diesen gesetzlichen Pflichtleistungskatalog inhaltlich mitzugestalten. Die meisten Gesundheits-Apps fallen aufgrund ihres Einsatzbereichs und ihrer Zielsetzung nicht in diesen Pflichtleistungskatalog, zum Beispiel Apps mit allgemeinen Gesundheitsinformationen und Fitness-Apps. Auch Apps zur Erfassung und Verlaufsbeobachtung von Gesundheitsdaten und Messwerten bei chronischen Erkrankungen fallen in der Regel nicht in diesen Pflichtleistungskatalog, es sei denn sie sind in das ärztliche Behandlungskonzept eingebunden, siehe weiter unten.
Apps zur Feststellung von persönlichen Gesundheitsrisiken und Krankheitsdiagnosen, die von den Betroffenen selbst zum Beispiel im Vorfeld eines Arztbesuchs genutzt werden, gehören ebenfalls nicht zum Pflichtleistungskatalog. Entscheidend für die Nutzerinnen und Nutzer ist, dass es über die Verlässlichkeit solcher Auskünfte nur sehr wenig aussagekräftige Daten gibt. Seitens der Entwickler und Anbieter der entsprechenden Apps wird keine oder bestenfalls eine sehr eingeschränkte Haftung für aus Falschauskünften entstehende Schäden oder Fehldiagnosen übernommen. Die entsprechenden Erklärungen finden sich in der Regel auf den ersten Blick nicht sehr gut erkennbar in den Nutzungsbedingungen. Da kein Behandlungsvertrag wie im Arzt-Patient-Verhältnis zustande kommt, gibt deshalb es keine Möglichkeit, Schadensersatz bei Fehldiagnosen und irreführenden Empfehlungen zu beanspruchen. Die Verantwortung bleibt allein bei den Nutzerinnen und Nutzern. Das gilt ganz besonders dann, wenn sie konkreten Handlungsempfehlungen und Diagnosevorschlägen auf Basis von automatisierten Algorithmen folgen. Solche Apps bewegen sich im Graubereich zur Heilkunde, ohne dass die für die Heilkunde gültigen Regulierungen greifen. Sie können sinnvoll sein, z. B. zur Vorbereitung eines Arztbesuchs. Diagnosen stellen und Krankheiten behandeln dürfen aber nur Ärztinnen und Ärzte sowie Psychotherapeutinnen und -therapeuten. Das soll nach unserer Auffassung auch künftig so bleiben, denn nur zugelassene Therapeutinnen und Therapeuten mit Approbation erfüllen die notwendigen Qualitätsstandards. Falls dies ausnahmsweise einmal nicht der Fall ist, haften sie für ihr Handeln, sodass bei fehlerhaften Diagnosen und Behandlungen für die betroffenen Patientinnen und Patienten ein Schadensersatzanspruch besteht. Dass Ärztinnen und Ärzte sowie Psychotherapeutinnen und -therapeuten Computerprogramme nutzen, die sie bei der Diagnostik unterstützen, z. B. in der Labormedizin, bei der Auswertung von Langzeit-EKGs oder psychologischer Tests, ist bereits seit vielen Jahren üblich. Die Gesamtverantwortung für die Ergebnisse bleibt dabei aber bei den Leistungserbringenden, die Kosten für diese Programme fallen unter die Praxiskosten.
Primärprävention
Apps zur Unterstützung von gesundheitsbewusstem Verhalten können grundsätzlich als Leistungen in der Primärprävention in die Zuständigkeit der GKV fallen. Dabei ist zwischen zwei Ebenen der Prüfung zu unterscheiden:
Erstens der Festlegung der inhaltlichen Kriterien, die digitale Versorgungsangebote erfüllen müssen und auf dieser Grundlage in einem zweiten Schritt die Bewertung, welche einzelnen Angebote diese Kriterien erfüllen. Bei Leistungen der Primärprävention legt der GKV-Spitzenverband im Leitfaden Prävention die grundsätzlichen Anforderungen und Prüfkriterien für digitale Gesundheitsangebote fest. Die Bewertung einzelner digitaler Versorgungsangebote und Apps erfolgt dann für die allermeisten Krankenkassen gemeinsam bei einer Prüfstelle, die von den Kassen selbst eingerichtet wurde. Es gibt bereits ein breites Angebot von digitalen Angeboten aus diesem Bereich. Über die Homepage des GKV-Spitzenverbandes sind die zertifizierten Angebote aller Krankenkassen aufrufbar. Die Krankenkassen zahlen den Versicherten dann meistens einen Zuschuss zu den Gebühren für die entsprechenden Kurse und Angebote. Zugang und Finanzierungswege zu digital vermittelten und konventionellen Angeboten sind damit identisch. In den entsprechenden Kursgebühren für die digital unterstützten Angebote sind alle Kosten inklusive der Softwarekosten enthalten.
Hilfsmittel
Bei Hilfsmitteln bestimmt der GKV-Spitzenverband die Bewertungskriterien und führt auch die produktbezogene Einzelbewertung von auf Antrag der Hersteller durch. Die entsprechenden Produkte werden nach Prüfung ins Hilfsmittelverzeichnis aufgenommen. Bisher gibt es allerdings nur wenige Hilfsmittel, die ausschließlich aus Software bestehen, eine Ausnahme ist z. B. Software für Sehbehinderte zum Ermöglichen der Erfassung von Texten. Voraussetzung für eine Verordnung ist, dass der Arzt oder die Ärztin die erforderliche Diagnostik durchgeführt, sich ein Bild von Patientin bzw. Patient und deren bzw. dessen Situation gemacht und dementsprechend den Bedarf und Ziel der Hilfsmittelversorgung ermittelt hat. Die Prüfung von Apps als Hilfsmittel erfolgt grundsätzlich nach denselben Regeln wie die von konventionellen Produkten. Computerprogramme einschließlich mobiler Anwendungen wie Apps, die im Hilfsmittelverzeichnis des GKV-Spitzenverbandes gelistet sind, können von den behandelnden Ärztinnen und Ärzten verordnet werden und stehen dann im Rahmen des Sachleistungsprinzips zur Verfügung.
Heilmittel
Auch bei den Heilmitteln, wie z. B. Krankengymnastik oder Massagen, bestimmt der Gemeinsame Bundesausschuss, welche Leistungen von den Kassen übernommen werden müssen und welche Anforderungen der Qualitätssicherungsmaßnahmen zu erfüllen sind. Heilmittel sind aktuell als persönliche Dienstleistung definiert, daher gehören softwaregestützte Angebote derzeit nicht zum Heilmittelkatalog. Zukünftig können persönlich erbrachte Heilmittelleistungen durch softwaregestützte Techniken ergänzt werden, zum Beispiel bei der Stimm- und Sprachtherapie. Es ist geplant, dass der Gemeinsame Bundesausschuss in der Heilmittel-Richtlinie vorgeben kann, welche digitalen Angebote für definierte Einsatzgebiete - eingebettet in die persönlich erbrachte Heilmittelversorgung - zugelassen werden und welche fachlich-inhaltlichen Anforderungen dafür bestehen sollen. Ein Eckpunktepapier des Bundesministeriums für Gesundheit aus dem September 2018 hat hierzu erste Ankündigungen gemacht. Zu klären wird dann sein, welche konkreten softwaregestützten Angebote (Computerprogramme und Apps) die Anforderungen des G-BA erfüllen. Hierfür sind verschiedene Lösungswege denkbar. Naheliegend erscheint ein Vorgehen wie bei den Leistungen zur Primärprävention: Die Krankenkassen beauftragen eine gemeinsame Prüfstelle, die konkreten Produkte daraufhin zu bewerten, ob sie den Vorgaben des G-BA entsprechen und eine entsprechende Produktliste zu erstellen. Mögliche Alternativen wären die Bewertung durch den GKV-Spitzenverband selbst (unter Einbeziehung des Medizinischen Dienstes des GKV-Spitzenverbandes) oder ein gemeinsames Gremium unter Beteiligung der Kassenärztlichen Bundesvereinigung.
Auf einer solchen Grundlage könnten Heilmittel auf Basis einer vertraglichen Vereinbarung mit den Krankenkassen vom Heilmittelerbringer selbstständig in die Therapie eingebunden werden. Da Heilmittelerbringer künftig einen größeren Handlungsspielraum beim Einsatz der einzelnen Therapieelemente erhalten sollen, würde sich dies auch auf softwaregestützte Techniken beziehen, z. B. bei der Blankoverordnung oder einem ggf. möglichen Direktzugang zum Heilmittelerbringer ohne ärztliche Verordnung. Bei der Finanzierung der Kosten für die notwendigen Produkte, d. h. die Computerprogramme für die softwaregestützten Angebote, gibt es je nach Art und Umfang verschiedenen Möglichkeiten, bspw. eine Abgeltung im Rahmen der regulären Heilmittelvergütung oder eine gesonderte Vergütung.
Ärztliche und psychotherapeutische Behandlung
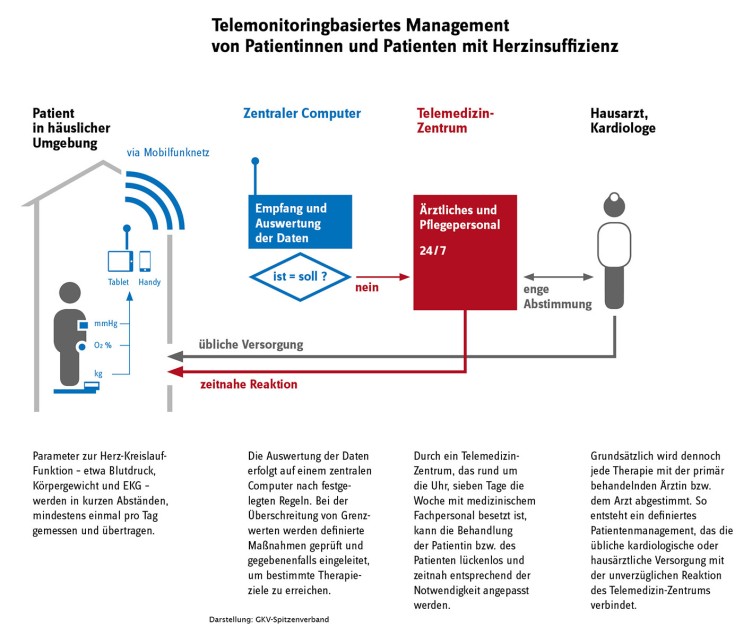
Hier geben der Gemeinsame Bundesausschuss und der Bewertungsausschuss vor, welche Leistungen von den Kassen übernommen werden müssen und legen dafür auch die detaillierten Anforderungen und Qualitätssicherungsmaßnahmen fest. Wenn Apps unmittelbar in die Krankenbehandlung eingebunden sind, können sie grundsätzlich in den Zuständigkeitsbereich der GKV fallen. Bei der Frage der Aufnahme in den Leistungskatalog gelten dieselben Regeln wie bei anderen Leistungen. Die meisten Apps dieser Kategorie haben zum Ziel, bereits etablierte Therapiekonzepte besser und einfacher anwendbar und steuerbar zu machen. Das Spektrum der Angebote und Möglichkeiten ist sehr breit. Patientinnen und Patienten können die regelmäßigen Eintragungen im Sinne von Verlaufsdokumentationen zu ihren Gesprächen mit den Behandelnden mitbringen. Sie können aber auch unabhängig von Arztbesuchen automatisiert und engmaschig aus dem häuslichen Umfeld in die Arztpraxis übermittelt werden. Entscheidend ist dann die Frage, ob, wann und vom wem diese Informationen zur Kenntnis genommen und ausgewertet werden. Sofern das erst beim nächsten persönlichen Arztkontakt geschieht, ändert sich an der Vorgehensweise grundsätzlich wenig im Vergleich zum Mitbringen der Daten in die Praxis. Lediglich die Informationsübermittlung wird anders bewerkstelligt.